Примерно 70 % спинальных интрадуральных опухолей являются экстрамедуллярными. Так как опухоли растут медленно, последовательное смещение спинного мозга происходит постепенно. Дифференциальный диагноз проводится с интрамедуллярными и экстрадуральными опухолями позвоночника, сирингомиелией, спондилотической миелорадикулопатией, рассеянным склерозом, спинальной артерио-венозной мальформацией или инфекцией (пиогенной, либо грануломатозной).
Клиническая картина экстрамедуллярных опухолей
Наиболее частым первым симптомом является боль корешкового характера. В связи с преимущественным поражением задних корешков, первоначальным неврологическим симптомом экстрамедуллярного новообразования является унилатеральный радикулярный симптом с последующим присоединением явлений компрессионной миелопатии. Опухоли, локализующиеся в верхнешейном отделе спинного мозга могут вызывать затылочные головные боли. Опухоли на уровне грудного отдела часто имитируют симптоматику сходную с заболеваниями сердца.
Опухоли из оболочек нерва
Выделяют шванномы растущие из шванновских клеток; а также нейрофибромы, вероятнее всего развивающиеся из клеток мезенхимы (фибробластов).Опухоли из оболочек нерва равномерно встречаются по всей длине спинного мозга, но чаще локализуются в грудном отделе из-за большей протяженности его относительно шейного и поясничного. Нейрофибромы, являющиеся проявлением болезни Реклингаузена, чаще располагаются в области ганглиев дорзальных корешков (Рис 1).
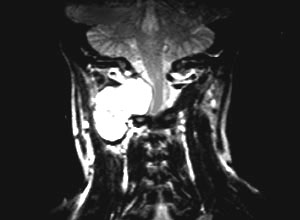
Рис.1 Фронтальные МРТ нейрофибромы, растущей по типу «песочных часов»
Опухоли из оболочек нерва одинаково часто развиваются у мужчин и женщин и в большинстве случаев встречаются в среднем возрасте.
Нейрофиброма в основном развивается из чувствительных нервных корешков, проявляясь как фузиформная дилятация нерва, что обуславливает невозможность хирургического отделения этой опухоль от нервного корешка без пересечения последнего.
Шваннома также обычно развивается из чувствительных нервных корешков. В основном, они хорошо отграничены от нервного корешка и часто имеют незначительную связь с небольшим числом фасцикул в нервном корешке без фузиформного утолщения самого нерва. Таким образом, шванномы иногда могут быть удалены без пересечения нерва целиком.
Спинальные менингиомы могут встречаться в любом возрасте, но наиболее часто между пятой и седьмой декадами жизни. В 75-80 % случаев эти опухоли встречаются у женщин. Предполагается, что менингиомы растут из арахноидальных клеток в области выхода нервных корешков или вхождения артерий, чем объясняется их склонность к антеро-латеральной локализации.Наиболее часто данные новообразования располагаются в грудном отделе. Большинство менингиом грудного отдела локализуется по заднее-боковой поверхности дурального мешка, в то время как менингеомы шейного отдела чаще располагаются в передней половине спинно-мозгового канала.
Менингеомы могут быть экстра и интрадурального расположения. 10 % менингиом имеют как интрадуральный, так и экстрадуральный компонент. Микроскопически менингеомы часто кальцифицированы. Из анапластических менингеом выделяют новообразования с псаммоматозными клетками. Кроме того, отмечено, что у молодых пациентов эти новообразования имеют тенденцию к более агрессивному росту и чаще являются ангиобластическими. На скорость роста менингиом могут влиять женские половые гормоны, что обуславливает частоту возникновения этих новообразований у женщин ( в 2 раза чаще чем у мужчин). Более того, размер и симптоматика менингиом часто нарастают во время беременности.
Злокачественные интрадуральные экстрамедуллярные опухоли - большинство интрадуральных экстрамедуллярных опухолей доброкачественны. Первичные злокачественные интрадуральные экстрамедуллярные опухоли нервных оболочек чаще всего являются проявлением болезни Реклингаузена (нейрофиброматоз-I). При нейрофиброматозе-I увеличивается число случаев трансформации нейрофибромы в нейрофибросаркому (также известную как злокачественная шваннома и нейрогенная саркома).
Патологические подтипы включают злокачественную шванному, нейрофибросаркому, злокачественную эпителиоидную шванному и злокачественную меланоцитарную шванному.
Кроме того, встречаются злокачественные менингиомы и менингеальные фибросаркомы. Очень редко эти опухоли развиваются как озлокачествление предшествующей менингиомы, чаще фибросаркома может быть обнаружена через 5-10 лет после лучевой терапии позвоночника. Встречаются и более редкие формы, такие, как злокачественная гемангиоперицитома. Большинство метастатических поражений позвоночника экстрадуральные. Интрадуральные метастазы обычно связаны с диссеминацией опухоли по ликворным пространствам. К диссеминированным метастатическим поражениям относят лептоменингеальный карциноматоз.
Другие редкие злокачественные опухоли которые развиваются или поражают ТМО включают миосаркому, хондросаркому и остеогенную саркому.Неврологический дефицит при данных поражениях развивается быстро и имеет выраженную симптоматику по сравнению с доброкачественными опухолями.
Особенности хирургической техники
Для доступа к опухоли выполняется ляминэктомия. При нейрофибромах или вентральных менингиомах объем ляминэктомии часто расширяется до унилатеральной медиальной фасетэктомии. После удаления нейрофибромы необходимо обследовать межпозвонковое отверстие для исключения трансфораминального распространения. При вентральных и вентролатеральных нейрофибромах и менингиомах (локализующихся кпереди от зубовидной связки) доступ предусматривает латеральное расширение с последующим латеральным смещением спинного мозга. Для минимизации манипуляций на спинном мозге во время удаления опухоли важно произвести адекватный разрез ТМО.При вентральных и вентролатеральных опухолях предпочтительным является полулунный разрез ТМО, внешняя дуга которого направлена к срединной линии. При дорзальных и дорзолатеральных опухолях достаточно срединного разреза. Разрез ТМО начинается с уровня краниального полюса новообразования и распространяется в каудальном направлении. Целесообразно предохранять арахноидальную оболочку от повреждения для минимизации риска вклинения опухоли и ущемления спинного мозга из-за истечения ликвора каудальнее опухоли. После фиксации ТМО лигатурами арахноидальная оболочка вскрывается и иссекается вокруг опухоли и прилежащего спинного мозга.
Для мобилизации спинного мозга при опухолях вентральной и вентролатеральной локализации целесообразным является пересечение зубовидной связки у места прикрепления ее к ТМО и использование свободного конца зубовидной связки для ротации спинного мозга. Пораженный опухолью и пересеченный задний корешок также используется для ротации спинного мозга.
При удалении интрадуральной экстрамедуллярной опухоли с целью минимизации воздействий на спинной мозг часто необходимо пересечь два или более нервных корешка. Пересечение 2-х чувствительных корешков редко приводят к развитию неврологического дефицита в послеоперационном периоде. Следует избегать пересечения двигательных корешков, однако, в случае необходимости, унилатеральное пересечение переднего корешка на одном уровне практически не вызывает какой либо неврологической симптоматики Описанная техника позволяет хирургу подойти к большинству интрадуральных экстрамедуллярных опухолей из заднего доступа, включая опухоли локализующиеся вентрально.
После иссечения опухоли остатки арахноидальной оболочки должны быть иссечены и произведен тщательный гемостаз и удаление сгустков крови для минимизации риска послеоперационных арахноидальных спаек.Особенности удаления вентральных опухолей - для удаления вентральных опухолей необходимо использовать метод кускования опухоли, что позволяет хирургу получить добиться «рождения» опухоли из под передних отделов ротированного спинного мозга.
При опухолях типа “песочных часов” часто наблюдается костные разрушения в области межпозвонкового отверстия. Для минимизации манипуляций на спинном мозге первоначально рекомендуется удаление экстрадурального компонента,
Результаты хирургического лечения экстрадуральных опухолей обычно хорошие, часто с быстрой ликвидацией неврологических симптомов. Результаты прежде всего зависят от предоперационного неврологического статуса, возраста и длительности симптомов компрессии. Неврологические осложнения в среднем составляют менее 15%, а смертность менее 3 %. Потенциальные послеоперационные осложнения включают: ликворрею, псевдоменингоцеле, инфекционные осложнения (менингиты, арахноидиты ) и нестабильность позвоночника.



