Толстая кишка, являясь конечным отделом пищеварительной трубки, выполняет важные функции. В ней происходят всасывание воды и водорастворимых веществ, формирование каловых масс и выделение шлаков из организма. Анатомически она подразделяется на два основных отдела - ободочную и прямую кишки и имеет общую протяженность около 1,5 м (при этом длина прямой кишки составляет лишь 1/10 всей толстой кишки, т.е. 15см).
Пик заболеваемости колоректальным раком наблюдается после 50 лет. Раком ободочной кишки мужчины заболевают в 1,5-2 раза реже, чем женщины, зато раком прямой кишки, наоборот, - в 1,5 раза чаще.Несмотря на совершенствование методов обследования больных с применением рентгенодиагностической и эндоскопической техники, расширение сети хорошо оснащенных диагностических центров, до настоящего времени не удалось существенно улучшить положение с ранним выявлением колоректального рака: больные поступают на лечение в стационары в основном с III-IV стадией заболевания. Анализируя материалы московского канцеррегистра, мы убедились, что свыше 50% больных раком ободочной кишки в Москве попадают в общехирургические стационары в связи с возникновением грозных осложнений основного заболевания: острой толстокишечной непроходимости, перфорации опухоли и перитонита. В хирургических отделениях таким больным оказывают экстренную хирургическую помощь по жизненным показаниям и не всегда в необходимом объёме. Специфического противоопухолевого лечения в этих условиях больной не получает.
Для наглядности приведем наши данные, полученные при статистической обработке материалов московского канцеррегистра за 1996–2001гг. (см. Рисунок 1).
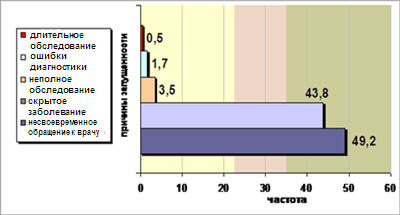
Рисунок1. Причины запущенности больных раком ободочной кишки в Москве за 1996–2001 гг. (в %)
Аналогичная картина наблюдается при раке прямой кишки. В большинстве случаев его поздняя диагностика связана с тем, что длительное время колоректальный рак ничем не проявляется, к тому же после 50 лет, как правило, имеется «букет» хронических заболеваний, на этом фоне многие не замечают болезнь. К сожалению, симптомов, специфичных только для колоректального рака, нет.
В настоящее время известны следующие основные факторы риска и симптомы, которые могут явиться ориентиром для своевременного установления диагноза:
- возраст после 50-55 лет,
- семейный онкологический анамнез,
- метеоризм, неустойчивый стул (запоры, чередующиеся с поносами), характер стула («овечий», «ленточный»),
- примесь крови и слизи в кале,
- боли неопределенного характера и локализации в животе,
- слабость, повышенная утомляемость,
- чувство неполного опорожнения кишечника при дефекации, и т.д.
Много лет назад Дюкен предложил схему симптомо-комплекса рака толстой кишки в виде «синдрома правой» и «синдрома левой» половины. Эта схема не потеряла своего значения и актуальности и по сей день, так как дает возможность врачу любой специальности, к которому впервые обратился пациент с жалобами на дискомфорт в животе, предположить не только опухолевую патологию толстой кишки, но и приблизительно определить место расположения опухоли.
При расположении опухоли в правом восходящем отделе ободочной кишки, помимо общего дискомфорта, ведущим симптомом является снижение уровня гемоглобина в крови из-за постоянного подкравливания из опухоли (тогда же больные отмечают малиновую окраску каловых масс). Сами больные часто не придают значения таким симптомам, как быстрая утомляемость, слабость, частые головокружения, снижение аппетита, объясняя их общим утомлением, нервными и физическими перегрузками и т.п., и только когда близкие обращают внимание на сероватый оттенок кожи больного, он впервые приходит к врачу.
Формальное обследование в поликлинике (флюорография, ультразвуковое исследование – УЗИ – органов брюшной полости и малого таза, рентгенологическое или эндоскопическое исследование желудка) зачастую не выявляют истинной причины заболевания. У больного, как правило, обнаруживают хронический гастрит и «списывают» снижение уровня гемоглобина на железодефицитную анемию. Начинают соответствующее лечение, которое на какое-то время приносит облегчение, но болезнь продолжает развиваться и прогрессировать. А в результате упущено драгоценное время для эффективной помощи!
При расположении опухоли в ободочной кишке справа, под печенью, больные часто отмечают тупую ноющую боль и тяжесть в правом подреберье, что весьма характерно для хронического калькулезного (с камнями) или некаменного холецистита. Обследовать толстую кишку не приходит в голову ни больному, ни врачам. Раз выявлена «причина» таких болей (благодаря УЗИ обнаружены признаки хронического холецистита, панкреатита), то можно этим ограничить обследование. И снова история повторяется – потеряно время!
Когда опухоль располагается в поперечной части ободочной кишки и левом подреберье (т.е. в проекции желудка, поджелудочной железы, селезенки), болевые ощущения часто принимают за проявления гастрита, панкреатита. И опять толстая кишка остается «в тени», а результат все тот же – запущенность заболевания.
Для опухолей левой половины толстой кишки (нисходящий отдел ободочной кишки и сигмовидная кишка) характерны запоры. Многие люди страдают запорами долгие годы и привыкают к этому недугу, поэтому далеко не сразу обращают внимание на увеличение их продолжительности (свыше 3 дней). Зная, что у них хронический колит, больные прибегают к самолечению, к различным диетам и т.д., к врачу же обращаются со значительным опозданием, зачастую попадают уже в хирургическое отделение какой-либо больницы с симптомами острой кишечной непроходимости, вызванной опухолью, о чем мы уже говорили выше.
У опухоли прямой кишки своя симптоматика. Это запоры, затрудненное опорожнение кишки при дефекации, тенезмы (ложные позывы к дефекации), метеоризм (вздутие живота) и выделение крови из прямой кишки. Наличие крови и слизи в каловых массах не пугают больного: ведь это может быть геморрой. А у кого его нет? Как лечиться от геморроя знают все или почти все, и лечатся.К сожалению, в ряде случаев и врачи, к которым обращается больной по поводу выделения крови при дефекации, ограничиваются констатацией этого факта, ставят диагноз кровоточащего геморроя и назначают соответствующее лечение.Необходимо же исследовать прямую кишку, хотя бы пальцем. Такое исследование позволяет своевременно диагностировать большую часть опухолей прямой кишки. Ведь зачастую правильный диагноз, как говорится, находится «на кончике пальца». По нашим данным, ошибочный диагноз «геморрой» при раке прямой кишки хирурги поликлиники ставили больным в 90% случаев. Рассказываем об этом для того, чтобы сам больной настаивал на пальцевом исследовании.
И все-таки следует отметить, что онкологическая настороженность врачей поликлиник, диагностических центров за последние 30 лет существенно выросла. Раньше, в 70-е годы, доля врачебных ошибок составляла 10,8% (сейчас – 1,7%; см. Рисунок1), длительность обследования с момента первичного обращения к врачу сократилась в 8 раз, и казалось бы, быть наконец-то успеху… Но жизнь современного человека с ее повседневными заботами и тяготами, обусловливает позднюю обращаемость к врачу. В это только стоит вдуматься: 50% больных продолжают работать, превозмогая свою болезнь ДО ПОСЛЕДНЕГО!Еще раз напомним о важности онкологической настороженности не только у врача первичного звена (поликлиники), но и у самого пациента. Для примера приведем одно наблюдение.
Больной К., 49 лет, рабочий-строитель, обратился к хирургу поликлиники с жалобами на наличие крови на каловых массах. Врач при пальцевом исследовании прямой кишки поставил диагноз геморроя и отправил больного домой. Назначенное лечение по поводу геморроя эффекта не дало, и спустя 7 дней больной вновь обратился к этому же врачу. Выполнив больному ректороманоскопию, хирург выявил полип (диаметром 1 см) прямой кишки на глубине 10 см. При биопсии с последующим морфологическим (гистологическим) исследованием установлен диагноз: аденокарцинома (рак) прямой кишки. Больной оперирован, выполнена сфинктеросохраняющая операция.
Этот пример, прежде всего, убедительно демонстрирует адекватность поведения больного, настоявшего на повторном и более тщательном обследовании. Наиболее информативными и доступными методами диагностики заболеваний толстой кишки, в том числе онкологических, являются: рентгенологический – ирригоскопия с двойным контрастированием, эндоскопический – ректороманоскопия, колоноскопия с биопсией из патологически измененных участков кишки, и УЗИ органов брюшной полости и забрюшинных лимфатических узлов, почек, надпочечников, поджелудочной железы, органов малого таза, включая трансректальное и трансвагинальное исследование специальными УЗ-датчиками.
За последние 5 лет существенно вырос процент первично верифицированных (подтвержденных) диагнозов при раке ободочной (72,3%) и прямой (83,9%) кишок, основанных на изучении биопсийного материала, полученного при колоноскопии или ректороманоскопии. Вместе с тем следует отметить довольно высокую частоту (20–22% случаев) сочетания доброкачественных полипов и раковой опухоли в том или ином отделе прямой или ободочной кишок. Основной нозологической формой (96,4%) рака толстой кишки является аденокарцинома различной степени дифференцировки. Встречаются и другие формы злокачественных опухолей: плоскоклеточный рак, недифференцированный рак, мелкоклеточный рак, злокачественная лимфогистиоцитома, и т.д.
Лечение больных колоректальным раком имеет вековую историю и тесным образом связано с развитием абдоминальной хирургии и достижениями современной анестезиологии и реаниматологии. Хируртическое лечение остается ведущим методом лечения при всех стадиях заболевания, однако, если на ранних стадиях болезни только операция может быть признана во всех отношениях радикальной и не требующей дополнительного медикаментозного или лучевого лечения, то при III и IV стадиях процесса она обязательно должна дополняться адьювантной (профилактической) или даже лечебной полихимиотерапией. В течение трех десятилетий разработаны и внедрены в практику методы комбинированного и комплексного лечения больных колоректальным раком. Метод предоперационной интенсивной лучевой терапии (в течение 5 дней до операции) разработан и широко используется в Российском онкологическом научном центре им. Н.Н. Блохина РАМН.
Идея предоперационного облучения заключается в следующем. Периферически расположенные клетки опухолевого узла являются наиболее агрессивными, легко отрываются от основной опухоли и по лимфатическим путям или кровеносным сосудам могут метастазировать в другие органы и ткани, вызывая через некоторое время развитие локальных или регионарных рецидивов или общую генерализацию опухолевого процесса. Интенсивная предоперационная лучевая терапия направлена на снижение жизнеспособности этих клеток, разрушение регионарных метастазов. Этот метод повышает также абластичность хирургического вмешательства и тем самым предотвращает развитие локорегионарных рецидивов и отдаленных метастазов. При этом достоверно улучшаются отдаленные результаты, не ухудшается и не утяжеляет послеоперационный период, не страдает качество жизни больных. Показателен и критерий 5-летней выживаемости больных. Через 5 лет после радикально проведенных операций (только хирургическое лечение) в специализированных онкологических центрах Москвы остались живы 52% больных, в клиниках медицинских институтов - 52%, в общегородской сети здравоохранения - 46%. Мы специально выделили эти цифры, ибо для этих лечебных учреждений они являются предельными, так как лучевого и химиотерапевтического лечения в них не проводится. В нашем Центре при комбинированном лечении больных колоректальным раком (5-ти дневный курс предоперационной интенсивной лучевой терапии с использованием радиомодификаторов) 5-летний срок переживают 83% больных.
Итак, заболеваемость больных колоректальным раком растет во всем мире. В некоторых странах за последние 10-15 лет рак ободочной и прямой кишок переместился в структуре онкозаболеваний с 5-6-й позиции на 2-3-ю, уступая лишь раку легкого и раку предстательной железы у мужчин и раку молочной железы у женщин. В связи с этим хотелось бы еще раз обратить внимание наших коллег - врачей, а также всех читателей на необходимость повышенной онкологической настороженности. Уважаемые доктора, будьте внимательны к своим пациентам!
Авторы: Профессор В.В. Пророков, кандидат медицинских наук Н.Ю.Залит, Российский Онкологический Научный Центр им.Н.Н.Блохина РАМН, г.Москва
Материал взят из журнала «Вместе против рака», №3, 2005г.


