 Доклад (Заседание Московского Онкологического Общества; тема Колоректальный рак. Выбор метода лечения в сложных клинических случаях)Авторы: Ю.И.Патютко, И.В.Сагайдак, А.Г.Котельников, Х.В.Бадалян, Д.В.Подлужный (ГУ РОНЦ им. Н.Н. Блохина)
Доклад (Заседание Московского Онкологического Общества; тема Колоректальный рак. Выбор метода лечения в сложных клинических случаях)Авторы: Ю.И.Патютко, И.В.Сагайдак, А.Г.Котельников, Х.В.Бадалян, Д.В.Подлужный (ГУ РОНЦ им. Н.Н. Блохина)
В России ежегодно выявляется 46.000 больных раком прямой и ободочной кишки. По статистике, у каждого второго из них (23.000 больных) возникнут метастазы в печень. При этом, в 10% случаев поражение остается изолированным; и, следовательно, у 2.300 больных может быть выполнено хирургическое вмешательство по поводу метастазов колоректального рака в печень. В отделении опухолей печени и поджелудочной железы РОНЦ произведено 513 резекций печени. В 235 случаях операции произведены по поводу метастазов колоректального рака.
В структуре резекций печени по поводу метастазов рака толстой кишки 128 (54,5%) составили обширные резекции. Из них у 27 (11,4%) выполнена расширенная правосторонняя гемигепатэктомия. Редкой и технически сложной остается расширенная левосторонняя гемигепатэктомия – всего 5 (2,1%) вмешательств. Наиболее часто выполнялась правосторонняя гемигепатэктомия – у 80 (34,0%) больных. Левосторонняя гемигепатэктомия выполнена у 16 (6,8%).
Резекции печени в пределах 2-3 сегментов произведены 107 больным (45,5%). Среди них самой частой остается левосторонняя лобэктомия (30 человек – 12,7%). Стандартной резекцией печени также является правосторонняя латеральная лобэктомия – 15(6,3%) больных. Изолированная сегментэктомия VIII произведена в 9 случаях (3,8%). Достаточно частой операцией стала резекция IV и V сегментов печени – 14 наблюдений (5,9%). Остальным 39 пациентам (16,5%) выполнялись экономные резекции печени, большинство из которых составили атипичные резекции (неанатомические резекции печени). В последние годы данный тип резекций производится реже, как правило у пациентов с билобарным поражением печени.
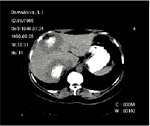 Иллюстрация. Больной 40 лет. Выявлены 2 метастаза в правой доле печени. Один их опухолевых узлов распространялся на IV сегмент левой доли печени. Выполнена расширенная правосторонняя гемигепатэктомия. Наблюдается в РОНЦ 36 месяцев. Признаков прогрессирования заболевания не установлено.
Иллюстрация. Больной 40 лет. Выявлены 2 метастаза в правой доле печени. Один их опухолевых узлов распространялся на IV сегмент левой доли печени. Выполнена расширенная правосторонняя гемигепатэктомия. Наблюдается в РОНЦ 36 месяцев. Признаков прогрессирования заболевания не установлено.
В послеоперационном периоде умерли 8 человек (3,4%). Летальность выше среди больных, перенесших обширные резекции. После экономных резекций печени умер один пациент. Наилучшие результаты получены при хирургии изолированных метастазов; 5-летняя выживаемость составила 37,5±7,1%. Медиана выживаемости – 48,6±0,7 мес. Среди всех пациентов (включая больных с внепеченочным поражением), у которых удалены все определяемые узлы, 5-летняя выживаемость составила 35,0±6,5%. Медиана - 36,7±2,3 месяцев. Среди пациентов с паллиативной резекцией печени (при оставлении определяемых опухолевых узлов) ни один пациент не дожил до 2 лет.
У 28 пациентов произведено удаление первичной опухоли в толстой кишке, при этом в печени определялись солитарные и единичные метастазы. (Эти метастазы могли быть подвергнуты хирургическому воздействию, однако проводилось лишь симптоматическое лечение.) Не отмечено длительной выживаемости; медиана (выживаемости) составила 8,5±1,2 месяцев. Для определения показаний к хирургическому лечению проведен анализ более 40 прогностических факторов опухолевого процесса. Показания к резекции печени по поводу метастазов во многом определяются субъективно. Факторы прогноза, тем не менее, подразделены на 4 группы:
Благоприятные факторы: изолированное поражение печени, адъювантная химиотерапия, уровень РЭА до 100 нг\мл, активность ЩФ в пределах нормы, кровопотеря до 1000 мл, солитарные узлы в печени, расстояние от опухоли до края резекции более 1 см, смешанный рост опухоли, отсутствие инвазии в сосуды, наличие фиброзной капсулы и лимфоидной инфильтрации вокруг опухолевого узла. – При наличии этих факторов возможна 5-летняя выживаемость более чем у 40% больных.
Неблагоприятные факторы: множественные узлы в одной из долей печени (более 3-х), расстояние от опухоли до линии резекции менее 1 см, инфильтративный рост опухоли, инвазия в сосуды, внепеченочные метастазы, объем поражения печени, требующий выполнения расширенной гемигепатэктомии, кровопотеря более 2000 мл, врастание опухоли в прилежащие структуры. – Выживаемость ухудшается, однако сохраняется возможность 3-летней выживаемости, что обосновывает хирургическое лечение.
Факторы, не влияющие на выживаемость: билобарное поражение (при наличии не более 2-х очагов), размер солитарного узла, локализация первичного очага, дифференцировка опухоли (кроме низкодифференцированной аденокарциномы), срок выявления метастаза в печень после удаления первичного очага, наличие симптомов поражения печени, наличие спонтанных некрозов. – Их наличие существенно не сказывается на отдаленных результатах.
Факторы, при которых резекция печени не оправдана из-за неудовлетворительных отдаленных результатов – это паллиативные операции с оставлением опухолевых узлов.
По материалам Вестника Московского Онкологического Общества, №2, февраль 2004


