А.Б. Абдураимов, С.К. Терновой
Московская медицинская академия им. И.М.Сеченова
Кафедра лучевой диагностики и терапии
Введение
Одной из основных причин, заметно влияющих на состояние здоровья женщин, является высокий уровень заболеваний молочных желез. Число новых случаев рака молочной железы, ежегодно выявляемых в разных странах мира, в настоящее время превысило 1 млн. и составляет 10% от всех злокачественных опухолей различных локализаций. Прогнозируется рост числа заболеваний к 2010 году до 1,45 млн. [1].
Несмотря на успехи в лечении и повышение качества диагностики данной патологии, смертность от рака молочных желез остается высокой. Это обусловлено, прежде всего, поздней диагностикой данной патологии в связи с несвоевременным обращением пациентов, а также отсутствием высокочувствительных методов установления ранних (доклинических) стадий рака молочных желез, недостаточно точной диагностикой метастазов в регионарные лимфатические узлы.
Целью нашего исследования явилось изучение возможностей мультиспиральной компьютерной томографии (МСКТ–маммографии) в диагностике и определении распространенности рака молочной железы.
Материал и методы
Обследовано 115 женщин с подозрением на узловое образование молочной железы. Возраст пациенток варьировал в пределах 19-82лет.
В зависимости от морфологического типа опухолей обследованные больные распределились следующим образом: рак молочной железы выявлен у 65 больных, что составило 56,5 % всех пациенток, фиброаденомы – у 26 (22,6 %), кисты – у 10 (8,7 %), узловая мастопатия – 9 (7,8 %), липома – у 5 (4,4 %).
Все злокачественные поражения молочной железы подразделились на две группы:
- узловые формы рака – 59 (90,7%);
- диффузные (инфильтративно-отечные) – 6 (9,3%).
Размеры опухолей варьировали от 4 до 63 мм.
При плановом морфологическом исследовании материала у пациенток, оперированных по поводу рака молочной железы, были выявлены следующие гистологические формы заболевания: инвазивная протоковая карцинома (34 больных), скирр (12), дольковый (9), медуллярный рак (8), слизистый рак (2).
На основании результатов клинико-морфологического обследования, больные распределились следующим образом: T1N0M0 (I стадия) – 22 (33,8%), T2N0M0 (IIа стадия) – 5 (7,7%),T1N1M0 (IIа стадия) – 9 (13,8%),T3N0M0 (IIb стадия) – 1 (1,5%),T2N1M0 (IIb стадия) – 6 (9,3%),T2N2M0 (IIIa стадия) – 3 (4,6%), T3N1-2M0 (IIIa стадия) – 6 (9,3%), T4N0-3M0 (IIIb стадия) – 7 (10,7%), TNM0-1(IV стадия) – 6 (9,3%).
Таким образом, наибольшее число рака молочной железы выявлено в 1 стадии заболевания – 22 (33,8%). Следует отметить, что в 9 (13,8%) наблюдениях размеры злокачественных образований были до 1 см в наибольшем измерении (T1b).
Первым этапом диагностики являлся клинический осмотр, где после тщательно собранного анамнеза и пальпации предполагали наличие узлового образования, требующее дальнейшей дифференциальной диагностики.
Ультразвуковое исследование (УЗИ) молочных желез проводили с помощью линейных датчиков с частотой 7,5 – 10 МГц. Для дифференциальной диагностики новообразований молочной железы использовали методику допплерографии.
Рентгеновскую маммографию выполняли в двух проекциях: прямой и косой, при необходимости производили рентгенограммы в боковой проекции с медио-латеральным ходом луча. Для уточнения характера контуров, структуры отдельных участков, для лучшего выявления кальцинатов производили прицельную рентгенографию с помощью специальных тубусов различной площади.
МСКТ-маммографию выполняли в режиме спирального сканирования, по разработанной нами методике (патент на изобретение № 2266051, от 09.06.2004 г).
Исследование проводили в положении пациентки лежа на животе с заведенными вперед руками, на специальной подставке. Подставка состояла из двух валиков, между которыми свободно располагались молочные железы, не касаясь деки стола. Такое положение молочных желез создавало оптимальные условия для равномерного распределения железистой и жировой ткани, а также улучшало выявление и правильную оценку всех структурных элементов молочной железы. Перед исследованием пациентке вводили катетер типа «бабочка» в кубитальную вену и проводили МСКТ молочных желез вначале без контрастирования. Выполняли боковую сканограмму, по которой производили выбор зон интереса и дальнейшее планирование исследования пациента.
Затем, не меняя положения пациентки, автоматическим инжектором в катетер болюсно со скоростью 3 мл/сек. вводили неионный контрастный препарат с содержанием йода 300-370 мг/мл в объеме 80-100 мл.
Исследование выполняли от уровня остистого отростка 7 шейного позвонка в течении одной задержки дыхания для исключения движений грудной клетки и молочных желез во избежание нечеткости получаемого изображения. Число томограмм выбирали в зависимости от конституциональных особенностей пациентки.
Оценку результатов МСКТ-маммографии проводили на основании данных, полученных в нативную фазу с толщиной среза 1 мм, артериальную фазу контрастирования и венозную фазу с толщиной среза – 2 мм. Проведение отсроченной фазы нецелесообразно, из-за отсутствия на этом этапе контрастирования дополнительной диагностической информации.
Для выявления микрокальцинатов в молочных железах выполняли МСКТ-маммографию без внутривенного контрастирования с применением тонких срезов не более 1 мм и анализом изображения в костном электронном окне.
При качественном анализе МСКТ-маммограмм определяли наличие или отсутствие новообразований, их локализацию, размеры, контуры, структуру, их взаимоотношение с окружающими тканями, характер контрастирования новообразований. Конечным этапом диагностического алгоритма считали результаты планового гистологического исследования.
Результаты и обсуждение
Анализ результатов исследования позволил обозначить преимущества методики МСКТ–маммографии с внутривенным контрастированием перед традиционными методами. Кроме установления точной локализации патологического процесса (оценивали с помощью мультипланарных реконструкций), можно с высокой долей вероятности по степени накопления контрастного вещества судить о природе образования - доброкачественное или злокачественное.
Как известно, для злокачественных новообразований молочной железы характерна концентрация сосудов в зоне опухолевого узла, и их распределение преимущественно по периферии опухоли, что соответственно вызывает повышение васкуляризации ткани молочной железы, окружающей опухолевый узел [2]. Выявление неоангиогенеза и его характера может быть улучшено путем применения контрастных веществ. При этом степень и характер изменения денситометрических показателей патологических образований при использовании методики болюсного внутривенного контрастирования способны с большой долей вероятности указывать на характер патологического процесса: чем выше градиент контрастности в зоне поражения, тем больше вероятность злокачественности выявленных изменений.
При проведении МСКТ-маммографии без внутривенного контрастирования в большинстве наблюдений денситометрические показатели железистой ткани при фиброзно-кистозной мастопатии не имели различий со злокачественным процессом в молочной железе, что вызывало серьезные трудности в дифференциальной диагностике.
При МСКТ-маммографии с болюсным внутривенным контрастированием для рака молочной железы были характерны следующие признаки: неправильная форма – 51 (78,5 %), округлая форма – 14 (21,5%), неровные контуры – 59 (90,8 %), нечеткие контуры – 10 (15,3%), неоднородная структура – 60 (92,3%), пик контрастирования приходится на венозную фазу - 100%, денситометрические показатели увеличиваются в 2 и более раза - 100% наблюдений.
Анализ полученных данных показал, что использование методики МСКТ–маммографии с болюсным внутривенным контрастированием помогает точно локализовать и оценить степень распространенности роста раковой опухоли. Накопление контрастного вещества в злокачественных образованиях помогает выявить опухоли диаметром менее 1 см.
Применение тонких срезов не более 1мм в нативную фазу при МСКТ-маммографии и анализ изображения в костном электронном окне позволяет также выявить микрокальцинаты. Наличие микрокальцинатов в самой опухоли или в смежных областях было выявлено в 13 (20 %) наблюдениях. Чувствительность и специфичность МСКТ-маммографии в выявлении микрокальцинатов составила 98,3% и 98,0% соответственно.
В группе больных с наличием рака молочной железы в 7 наблюдениях из-за плотного фона, обусловленного выраженной фиброзно-узловой мастопатией злокачественный процесс на маммограммах не нашел отражения. Так, на маммограммах инвазивный дольковый рак молочной железы в большинстве случаев имел плотность, сравнимую с плотностью окружающих тканей, что не позволяет только на основе маммографии и клинического осмотра однозначно диагностировать опухоль.
МСКТ-маммография с болюсным внутривенным контрастированием в 7 наблюдениях позволила разделить рак молочной железы на мультицентрический, когда имеется несколько очагов в различных квадрантах молочных желез (рис. 1 а, б), и в 6 наблюдениях на мультифокальную форму, когда несколько опухолевых очагов определяются в одном квадранте, что чрезвычайно важно при планировании объема хирургического вмешательства.
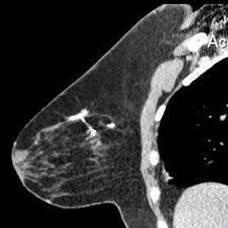
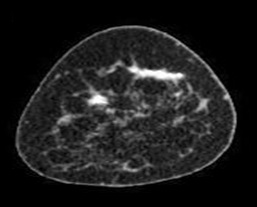
Рис. 1 а, б
МСКТ-маммограммы в сагиттальной и фронтальной проекции (венозная фаза контрастирования). Участки накопления контрастного вещества в верхних квадрантах молочной железы (стрелка), указывают на наличие злокачественных образований
Нечеткие и неровные контуры при инвазивных формах опухолей с инфильтрирующим типом роста в большинстве наблюдений не позволяли с помощью УЗИ разграничить зону опухоли от окружающих тканей.
В 5 (7,7%) наблюдениях диагностика злокачественного образования была невозможна в связи с локализацией процесса вблизи грудной стенки. При данной локализации опухоли МСКТ-маммография с болюсным внутривенным контрастированием являлась основным методом диагностики, поскольку в этих случаях возможна оценка степени распространенности опухоли на ткани передней грудной стенки (рис. 2). Наличие узкой полоски жировой ткани между опухолью и передней грудной стенкой свидетельствовало об отсутствии инвазии опухоли в подлежащие мышцы.
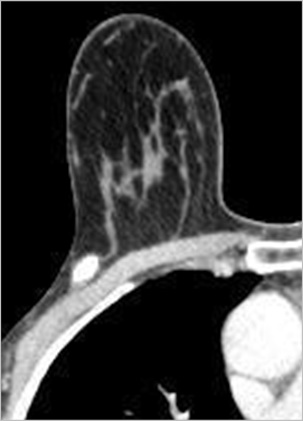
Рис. 2
МСКТ-маммограмма в аксиальной проекции (венозная фаза контрастирования). Рак правой молочной железы. Пристеночное расположение опухоли овальной формы с четкими контурами (стрелка). Накопление контрастного вещества, четко определяет злокачественность образования, а также отсутствие признаков инвазии в переднюю грудную стенку
В тоже время в 5 (7,7%) наблюдениях с помощью МСКТ-маммографии удалось установить прорастание опухоли в мышцы передней грудной стенки (рис. 3). В 4 (6,1%) наблюдениях обнаружение опухоли в ретромаммарном пространстве стало возможным лишь после проведении МСКТ-маммографии с болюсным внутривенным контрастированием.
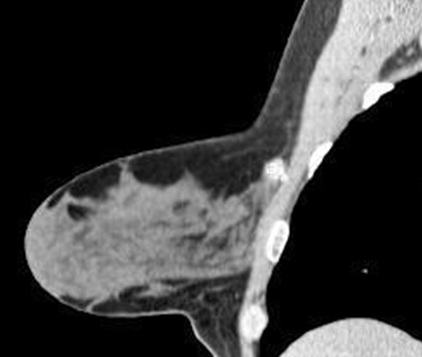
Рис. 3
МСКТ-маммограмма в сагиттальной проекции (венозная фаза контрастирования). Рак молочной железы. Пристеночное расположение опухоли с прорастанием мягких тканей передней грудной стенки. Определяется накопление контрастного вещества в узловом образовании (стрелка). В молочной железе визуализируется хорошо развитая железистая ткань
Таким образом, МСКТ-маммография с болюсным внутривенным контрастированием дает существенную дополнительную информацию в диагностике опухолей расположенных в ретромаммарном пространстве, определяя их взаимоотношения с передней грудной стенкой.
Опухолевый узел при инфильтративно-отечной форме рака не выявлен при маммографии и УЗИ ни в одном из 6 наблюдений. При этом наблюдали затемнение неопределенной формы без четких границ. Все структурные элементы железы были утолщены, пре- и ретромаммарные пространства плохо дифференцировались. Только с помощью МСКТ-маммографии с болюсным внутривенным контрастированием выявленные изменения были правильно расценены как инфильтративно-отечная форма рака молочной железы во всех наблюдениях (рис. 4 а, б).
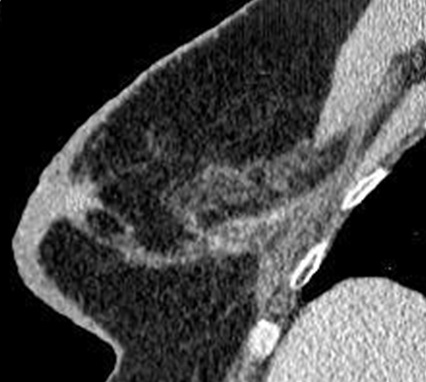
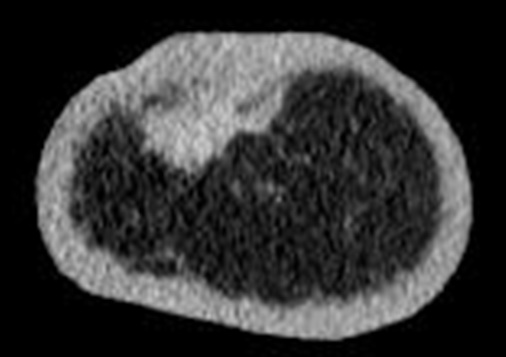
Рис. 4 а, б
Инфильтративно-отечная форма рака молочной железы. МСКТ-маммограммы в сагиттальной и фронтальной проекциях. На фоне инфильтративной жировой ткани за ареолой определяется опухолевый узел с тяжистыми контурами (стрелка) и диффузное утолщение кожи
Таким образом, дифференцирование диффузной формы рака от других заболеваний, сопровождающихся отеком, по данным клинико-рентгено-ультразвуковых исследований не всегда возможно. Отек и гиперемия кожи нередко заставляют предполагать воспалительную природу заболевания. Поэтому при отрицательных результатах цитологического исследования целесообразно в сомнительных случаях назначать МСКТ-маммографию с болюсным внутривенным контрастированием.
Обследовано 14 женщин с рецидивом рака молочной железы. При маммографии и УЗИ в 13 (92,8%) наблюдениях была затруднена оценка рецидивов опухолевых образований после хирургических вмешательств, в связи с развитием рубцовых изменений и при значительном отеке молочной железы. С помощью МСКТ-маммографии с болюсным внутривенным контрастированием выявлено прорастание рецидивной опухоли в переднюю грудную стенку у 1 больной, при этом опухоль прорастала только большую грудную мышцу.
Таким образом, при проведении дифференциальной диагностики послеоперационных и постлечебных изменений тканей молочной железы с рецидивами злокачественных опухолей применение МСКТ-маммографии с болюсным внутривенным контрастированием является перспективным.
Из обследованных 65 больных со злокачественными образованиями молочной железы метастатическое поражение региональных лимфатических узлов установлено у 35 (53,8%). При этом метастазы в подмышечные лимфатические узлы обнаружены у 30 (85,7%) больных, в надключичные – 1 (2,9%), в подключичные – у 2 (5,7%), парастернальные - у 2 (5,4%).
При МСКТ-маммографии с болюсным внутривенным контрастированием метастатически пораженные подмышечные лимфатические узлы имели следующие признаки: увеличение числа и размеров лимфатических узлов более 1 см, слияние в конгломераты, накопление контрастного вещества в выявленных узлах с пиком контрастирования в венозную фазу.
Анализируя состояние костных структур и легочной ткани на аксиальных срезах, мультипланарных и трехмерных реконструкциях, в 3 наблюдениях с помощью МСКТ-маммографии обнаружены множественные участки деструкции тел позвонков и ребер метастатического происхождения, в 2 случаях – метастазы в легочной ткани.
Таким образом, высокая информативность МСКТ-маммографии дает возможность определять распространенность рака молочной железы в системе TNM не только в категориях Т и N, но и по категории М.
Результаты анализа данных, полученных при использовании МСКТ–маммографии с применением болюсного внутривенного контрастирования, показали, что оценивая степень и характер накопления контрастного препарата в новообразованиях во все фазы контрастирования, можно сформулировать следующее важное положение: для злокачественного процесса характерен пик контрастирования в венозной фазе, когда денситометрические показатели увеличиваются в 2 и более раза (рис. 5).
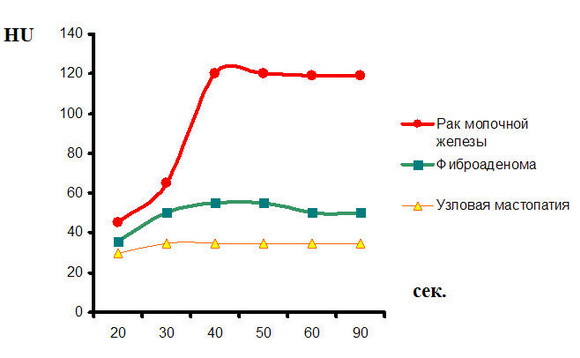
Рис. 5
График накопления контрастного вещества при МСКТ-маммографии с болюсным внутривенным контрастированием при раке молочной железы, фиброаденоме, узловой мастопатии. По вертикали – единицы Хаунсфилда (Hounsfield units, HU), по горизонтали время в секундах
Чувствительность и специфичность МСКТ–маммографии с болюсным внутривенным контрастированием при злокачественных новообразованиях 1 стадии составила 98,4% и 98,1%, в то время как маммографии – 70,1% и 78,1%, а УЗИ – 70,8% и 82,6% соответственно.
Выводы
Полученные данные сравнительного анализа рентгеновской маммографии, УЗИ и МСКТ–маммографии, позволили разработать показания к проведению МСКТ-маммографии с болюсным внутривенным контрастированием. Исследование следует выполнять при:
- сомнительных результатах маммографии и УЗИ;
- наличии множественных очагов рака молочной железы для решения вопросов тактики хирургического лечения;
- наличии пальпируемого узлового образования при отрицательном или сомнительном результате биопсии;
- подозрении на рецидив опухолевого процесса в зоне послеоперационного рубца и в контрлатеральной молочной железе;
- определении локализации опухолевого поражения в случаях инфильтративно-отечной формы рака молочной железы;
- подозрении на наличие рака молочной железы, расположенного в ретромаммарном пространстве с определением степени распространенности инвазии опухоли на грудную стенку;
- диагностике скрытых форм рака молочной железы при множественных метастазах из неустановленного первичного очага;
- подозрении на метастазы опухоли в региональные лимфатические узлы.
Литература
- Parkin D., Pisani P., Ferlay J. et al. Global cancer statistics. // CA Cancer J. Clin. 1999. Vol. 49, № 1. P. 33-64.
- Folkman J. Tumor angiogenesis // Adv. Cancer Res. 1985. Vol. 43. P. 175 – 200.
Резюме
Диагностика рака молочной железы на ранних стадиях является современной и актуальной проблемой в связи с ростом заболеваемости и низким уровнем выявляемости.
МСКТ–маммография с внутривенным контрастированием, позволяет решить диагностические задачи при обследовании молочных желез с плотной железистой тканью, значительным отеком, фиброзом, состоянием после оперативного лечения, а также более точно локализовать и оценить степень распространенности и характер роста опухоли.
Высокий градиент контрастирования в злокачественном образовании в венозную фазу дает возможность выявлять опухоли небольших (менее 1 см) размеров. Применение тонких срезов (не более 1мм) при МСКТ-маммографии позволяет также выявлять микрокальцинаты.
Возможность оценки в ходе одного исследования изменений в ретромаммарном пространстве, регионарных лимфатических узлах, а так же анализ костных структур и легочной ткани на уровне исследования позволяет судить о стадии заболевания и степени генерализации процесса.



