Больной Д. На 24 мес. жизни у ребенка отмечены носовые кровотечения и подъемы температуры тела до 38°С, при обследовании по месту жительства обнаружена опухоль печени, направлен в НИИ ДОГ. После дополнительного обследования: УЗИ, КТ-ангиографии, чрескожной пункции установлен диагноз: «гепатобластома с поражением VII-VIII сегментов». Опухоль имеет неправильную форму, занимает всю правую долю, размеры 11?10?9 см, смещает и оттесняет НПВ и аорту, сдавливает верхний полюс правой почки. АФП – 248 000 МЕ/мл.
Лечение начато через 3 нед. от постановки диагноза.
В течение 3 мес. проведено 3 курса ПХТ по программе лечения гепатобластом высокой степени риска:
– Карбоплатин – 100 мг/м2 1-5 дни,
– Доксорубицин – 30 мг/м2 1-2 дни,
– Цисплатин – 40 мг/м2 15-16 дни.
При контрольном обследовании:
– снижение уровня АФП до 109 МЕ/мл;
– сокращение размеров опухоли до 7,0?4,5?5,0 см;
– опухоль локализуется в проекции SVII-VIII (правая доля печени),
– признаков врастания в диафрагму, правую почку и надпочечник нет (рис. 1).
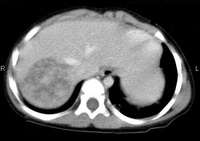
Рис. 1. РКТ контроль адъювантной ПХТ: поражение SVII-VIII.
Через 3 нед. от окончания ПХТ (2.06.2008) выполнена лапароскопическая правосторонняя гемигепатэктомия.
Обезболивание: сбалансированная многокомпонентная эндотрахеальная анестезия с эпидуральной анальгезией. Индукция анестезии обеспечивалось Cевофлураном до 7 V% . Эпидуральный катетер установлен после интубации трахеи на уровне ThX– XI краниально перед хирургическим вмешательством. Миоплегия Нимбексом™. Эпидуральный компонент: однократное введение 2 %-ного р-ра Лидокаина в дозе 4 мг/кг с дальнейшей постоянной эпидуральной инфузией 1%-ного р-ра Лидокаина в дозе 40 мкг/кг/мин. Поддержание анестезии Севофлураном™ 1,5–2 %. Важным этапом анестезии являлось обеспечение адекватной вентиляции легких: ДО 130,0-150,0 мл; ЧД 23-26’. Мониторинг газов артериальной крови: рН 7,36–7,30; РCO 2 37,7-42 мм рт. ст., РО2 302-156 мм рт. ст., при значениях Р пиковое 20-28 см вод. ст., SaO2 – 100%, ETCO 2 31-42 см вод. ст.
Положение на операционном столе (рис. 2): на спине с разведенными в стороны ногами, без валика. Хирург располагался между ног пациента, два ассистента – справа и слева от него. Давление СО2, искусственно создаваемое в брюшной полости, варьировало от 8 до 12 мм рт. ст.
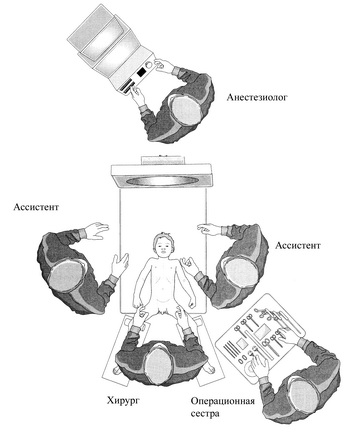
Рис. 2. Положение больного на операционном столе.
Установлено 5 портов (рис. 3): 10 мм – параумбиликально, 12 мм – в эпигастральной области по среднеключичной линии справа, 5 мм – в правом подреберье по средней подмышечной линии, 5 мм – в левом подреберье по передней подмышечной линии, 12 мм – в эпигастральной области по среднеключичной линии слева.
Ревизия: диссеминации не выявлено, в правой доле печени, занимая VII и VIII сегменты, определялась опухоль до 5 см в диаметре. Были выделены, клипированы и пересечены пузырный проток и артерия желчного пузыря, выполнена холецистэктомия (рис. 4a). Ультразвуковым скальпелем и эндоскопическим лигирующим и пересекающим инструментом LigaSure к энергетической платформе «Force Triad» диаметр 10 мм, длинна 32 см рассечены серповидная и правая треугольная связки печени (рис. 4b–4c); рассечена париетальная брюшина над НПВ (рис. 4d); выполнена коагуляция коротких печеночных вен (рис. 4e). Намечена линия резекции паренхимы от медиального края дна желчного пузыря до места впадения правой печеночной вены в НПВ (рис. 4f). Рассечена печеночно-двенадцатиперстной связка, на печеночную ножку наложена страховочная лигатура (рис. 4g). Фиссуральное рассечение паренхимы печени (рис. 4h). Необходимо отметить, что эндоскопическая рукоятка LigaSure ? 10 мм позволяла коагулировать отдельные сосуды и диффузно кровящую паренхиму, осуществляя надежный гемостаз. Правая ветвь воротной вены пересечена интрапаренхиматозном. Правая печеночная вена была выделена отдельно, прошита и пересечена аппаратом ENDO GIA 30 (высота скрепок 2,5 мм; рис. 4i). При дальнейшей ревизии отмечен дефект в нижней полой вене размером около 2 мм в ? (рис. 4j). Последний ушит атравматичной нитью 5.0 эндоскопически (рис. 4k), кровопотеря составила не более 100 мл. Резецированная правая доля погружена в контейнер EndoCatch и эвакуирована через разрез 5 см в правой подвздошной области. Поверхность резекции надежно укрыта гемостатической сеткой "Surgesel" (рис. 4m). В ложе удаленной доли оставлен дренаж.
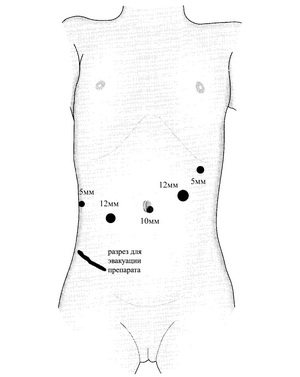 .
.Рис.3. Установленные порты.
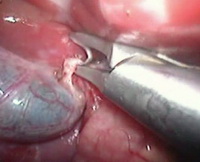
Рис.4а. Клипирование пузырного протока.
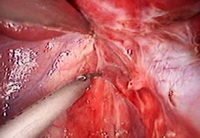

Рис.4b–4c. Рассечение серповидной и треугольной связки.
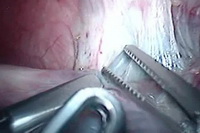
Рис.4d. Выделение правой печеночной вены.
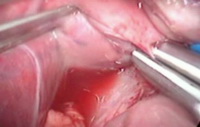
Рис.4e. Коагуляция коротких печеночных вен.
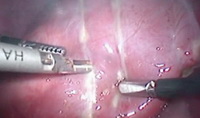
Рис.4f. Разметка границы резекции.
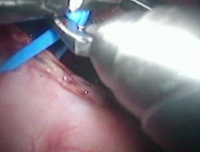
Рис.4g. Наложение провизорной лигатуры на печеночную ножку.
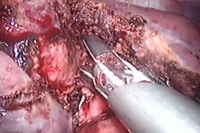
Рис.4h. Рассечение паренхимы печени.
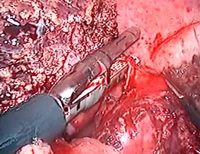
Рис.4i. Пересечение правой печеночной вены.
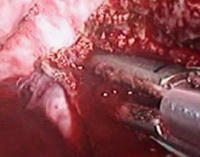
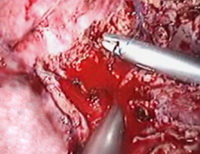
Рис.4j–k.Дефект в нижней полой вене и его ушивание.
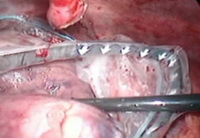
Рис.4l. Погружение удаленной правой доли печени в мешок для эвакуации.
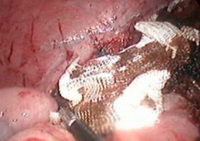
Рис.4m.Укрытие раневой поверхности печени гемостатическим материалом.
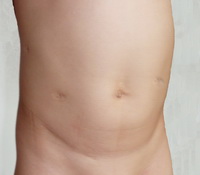
Рис.5.Ребенок через 1 год после правосторонней гемигепатэктомии
После восстановления адекватного дыхания больной был экстубирован на операционном столе. Длительность оперативного вмешательства составила 210 мин., суммарная кровопотеря – 300 мл.
Послеоперационное обезболивание обеспечивалось постоянной эпидуральной инфузией 1%-ного р-ра Лидокаина. На вторые сутки после операции в удовлетворительном состоянии больной переведен из отделения реанимации в хирургическое отделение.
Гистологическое заключение: гепатобластома с признаками лечебного патоморфоза III степени. По краю резекции элементов опухоли нет, в регионарных лимфоузлах – без опухолевого роста.
Через 11 дней после оперативного вмешательства, начат курс ПХТ по прежней схеме, в неоадъювантном режиме проведено 3 курса.
С накоплением опыта отмечено уменьшение времени оперативного вмешательства до 150 мин. и снижение кровопотери до 150 мл.
При контрольном обследовании через 15 месяцев данных за прогрессирование не получено (рис. 5).
Возможность раннего начала специального лечения, быстрая активизация после операции, отсутствие послеоперационных осложнений, хороший косметический эффект, – таковы преимущества лапароскопической гемигепатэктомии у детей.
Заключение
В онкопедиатрии необходимо дальнейшее накопление опыта и детальное изучение возможностей видеохирургии при поражениях различных органов, в том числе и печени.
При длительных лапароскопических операциях, особенно у детей младшего возраста, важна согласованность действий хирургов и анестезиологов в отношении пневмоперитонеума, с учетом физиологических особенностей всасывания СО2 и снижения резервов вентиляции легких.
Выполнение небольших и диагностических видеохирургических операций должно являться стандартом во всех хирургических детских клиниках, а эндохирургическое выполнение больших по объему вмешательств целесообразно в научных центрах, где накоплен большой опыт оперативных вмешательств открытым способом.
Осложнения, встречающиеся при травме магистральных сосудов, не всегда требуют инверсии, однако необходимо четко контролировать объем кровопотери и в случае невозможности быстрой остановки кровотечения переходить на открытую операцию.
Авторы:
А.В. Волобуев, И.Г. Комаров, Н.В. Матинян, А.Б. Рябов, П.А. Керимов,
Д.В. Рыбакова


